Pediatric Acute-onset Neuropsychiatric Syndrome
Die Erkrankung PANS (alternativ auch PANS Syndrom; englisch PANS Syndrome; offiziell, aber nur in Fachkreisen geläufig Pediatric Acute-onset Neuropsychiatric Syndrome) ist ein - bei entsprechender genetischer Empfänglichkeit - immunologisch verursachtes neurologisches Syndrom mit einer Vielzahl neuropsychiatrischer, kognitiver und systemischer Symptome, das stets vor der Pubertät mit einem ersten Schub beginnt. Anders als zu Beginn der Forschungen am PANS-Syndrom in den 1990er Jahren weiß man seit Mitte der 2010er Jahre, dass PANS eine lebenslange Erkrankung sein kann, wobei erwachsene Patienten chronische und progrediente Verläufe zeigen.[1] Im Kindes- und Jugendalter wechseln sich dagegen Schübe und symptomarme Zeiten ab. Üblicherweise flaut das PANS Syndrom im dritten Lebensjahrzehnt sogar soweit ab, dass man die Symptome kaum noch bemerkt. Ein Wiederauftreten erfolgt bei einem Teil der Patienten meist nach dem dreißigsten Lebensjahr und verläuft dann unheilbar fortschreitend, jedoch langsam und symptomatisch in einem gewissen Rahmen behandelbar, jedoch bisweilen bis hin zu einer geistigen Behinderung.[2]
Ursachen
Alle maßgeblichen PANS-Forscher (National Institute of Mental Health, PANS Clinic an der Universitätsmedizin von Stanford, Harvard Medical School, University of Buffalo, University of Southern Florida, PPN Network, PANS Consortium, etc.) sind zu dem identischen Ergebnis gelangt, dass PANS eine Erkrankung ist, die nach dem Schloss-und-Schlüssel Prinzip ausgelöst wird. Es bedarf
- einer genetischen Veranlagung (Erbgang hoch wahrscheinlich autosomal dominant mit inkompletter Penetration),
- eines auslösenden Triggers (z. B. bestimmte Bakterien, Viren, mitochondriale Erkrankungen, metabolische Störungen, etc.),
- einer Reihe von noch in Erforschung befindlichen Umständen, unter denen die Trigger als “Schlüssel” PANS über das “Schloss” zünden.
In der Folge kommt es zu entzündungsähnlichen, autoimmunen Veränderungen in einem Bereich des Gehirns, der als Basalganglien bezeichnet wird, ebenso im peripheren Nervensystem. Desweiteren ist die Steuerung und Koordination von Organsystemen über Botenstoffe, Hormone, etc. gestört, ebenso die Steuerung des Immunsystems (vor allem des inerten Aspekts). Der Verlauf der PANS-Erkrankung ist augenscheinlich auf das Engste mit der Aktivität des inerten Immunsystems verbunden. So hat die groß angelegte, fünf Jahre umfassende Studie des PANS Consortiums (Murphy et al. 2017, s. u.) ergeben, dass PANS-Patienten eine Symptomverschlimmerung zeigen können, bevor sie an einem Infekt merklich erkranken oder wenn sich auch nur bakteriell oder viral erkrankte Menschen längere Zeit in ihrer Nähe aufhalten, ohne dass eine klinisch relevante Ansteckung erfolgt. Mit dem “Hochfahren” der inerten Immunantwort eskalierten auch die PANS-Symptome bei einer Großzahl der in der Studie erfassten PANS-Patienten.
Charakteristika
Unverwechselbares und für eine Diagnose des PANS Syndrom zwingendes Merkmal ist ein schlagartig einsetzender Krankheitsbeginn (teils binnen Minuten bis Stunden) im Kontext einer Infektionskrankheit im Kindes- und Jugendalter bei entsprechender genetischer Vorbelastung. Dem folgen im Jugendalter Schübe unterschiedlich starker Ausprägung und ein fluktuierender Verlauf, der im Falle des Wiederauftretens und einer Chronifizierung im Erwachsenenalter zu einer chronischen Eskalation des PANS Syndroms führen kann. Von einer erblichen Empfänglichkeit (Vulnerabilität) für das Syndrom ist mit hoher Sicherheit auszugehen.[3][4][5][6][7][8][9]
PANS, PITANDS und PANDAS
Bereits Anfang der Achtzigerjahre des zwanzigsten Jahrhunderts hatte Dr. Susan Swedo am staatlichen National Institute of Mental Health der USA (NIMH) den Eindruck gewonnen, dass manche vermeintlich seelisch erkrankte Menschen mit Zwangs- und Ticsymptomen in Wahrheit an einer systemischen Autoimmunerkrankung leiden könnten. Ihr Verdacht erhärtete sich in den Neunzigerjahren und am NIMH wurde der Begriff “PANDAS” (Pediatric autoimmune neuropsychiatric disorders associated with streptococcal infections) etabliert. Der Grund: Swedo forschte aus ökonomischen Gründen zunächst nur an Patienten, bei denen der Auslöser eindeutig bestimmte Streptokokken (Bakterien) waren. Man erkannte jedoch bald, dass auch andere Erreger als Auslöser des Syndroms in Frage kommen. Daher würde der Begriff PITANDS für Fälle eingeführt, bei denen andere Pathogene oder Infekte bzw. Entzündungen eine Rolle spielen. In den Nullerjahren des einunzwanzigsten Jahrhunderts entbrannte um PANDAS in den USA ein Wissenschaftlerstreit, bei dem vor allem die auslösende Rolle der Streptokokken der Konfliktherd war. 2012 schließlich einigte sich die Wissenschaftsgemeinde auf den Begriff PANS und definierte PITANDS und PANDAS zu Untergruppen des PANS Syndroms. Eine epidemiologische Studie von 2012 bis 2016 (veröffentlicht 2017) brachte ein klareres Bild und Leitlinien konnten entwickelt werden.[10][11]
Verlauf
Die Leitsymptome, stets zwingend mit fulminantem oder foudroyantem (hochakutem) Beginn[12] entsprechen dem Bild einer Störung der Funktionen im Bereich der Basalganglien des Gehirns.[13][14][15] Unabdingbar für die Diagnose “PANS Syndrom” ist ein spontaner, rapider Beginn im Kindes- und Jugendalter, häufig in zeitlicher Nähe zu einer durchgemachten Infektion, sowie ein schubweiser Verlauf, der bei Chronifizierung im Erwachsenenalter eskalieren kann. Die Forschung konzentriert sich daher gegenwärtig darauf, das PANS-Syndrom möglichst beim ersten Schub so aggressiv wie nur möglich zu behandeln, da eine ursächliche Behandlung für chronifizierte Fälle, insbesondere im Erwachsenenalter, noch nicht existiert. Der grafisch dargestellte Verlaufstyp 1 zeigt einen fulminanten Beginn, einen schwankenden Verlauf in der Jugend, das typische symptomarme “Tal” im frühen Erwachsenenalter sowie die Wiederkehr der Symptomatik als langsam chronisch-fortschreitende Erkrankung im höheren Lebensalter. Typ 2 “wächst sich” gegen Ende der Pubertät “aus” und es bleiben allenfalls leichte Residualsymptome. Für exponentiell eskalierende Verläufe nach der Jugend sind in der Literatur keine Fälle beschrieben. Der Verlauf im Erwachsenenalter (Typ 1) ist mehr oder minder flach linear (langsam) ansteigend, bisweilen auch mit längeren Plateauphasen. Klinisch beobachtet, jedoch durch Studien noch in keiner Weise verifiziert, ist eine Verlangsamung der chronischen Verschlimmerung zum Seniorenalter hin, vermutlich aufgrund des im Alter weniger aktiven inerten Immunsystems.[16][17]
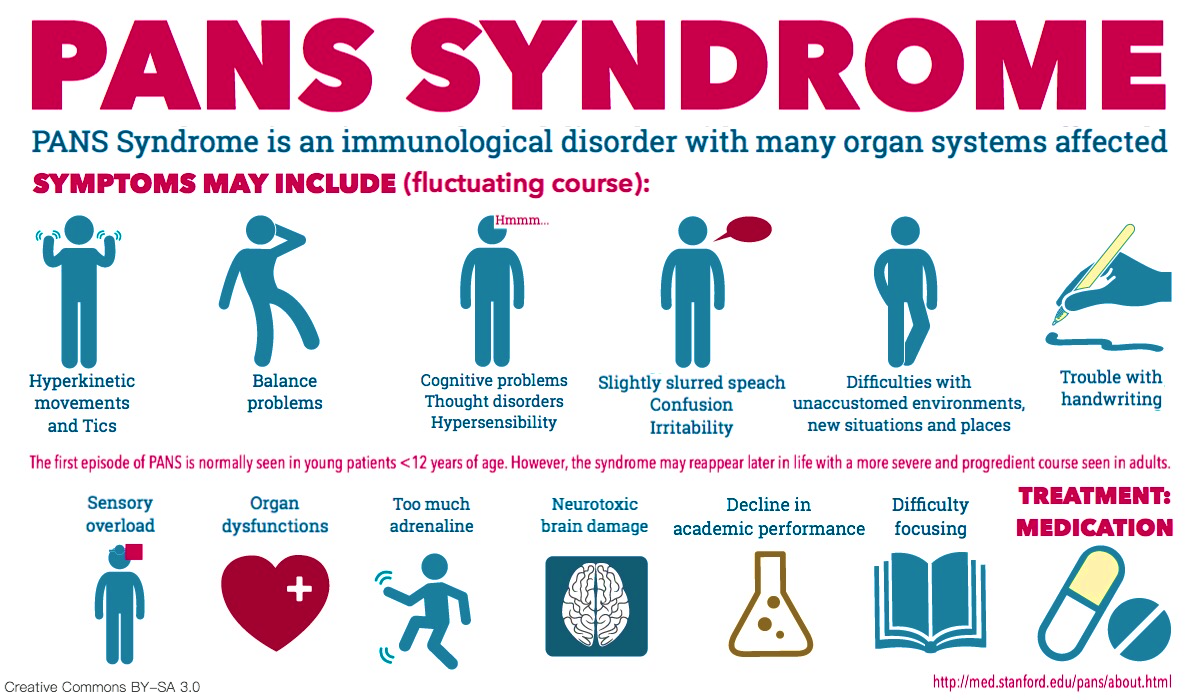
Symptome
Typisch sind, wie man aus einer groß angelegten fünfjährigen epidemiologischen Studie von 2012 bis 2017 (Tanya K. Murphy et al.) und den seit 2017 geltenden PANS-Behandlungsguidelines (Frankovich, Murphy, Swedo, et al.) weiß, die unten genannten Symptome. Praktisch alle PANS-Patienten leiden an mindestens zwei Leitsymptomen und mindestens zwei weiteren Begleitsymptomen, die blitzartig einsetzen. Kein Patient zeigt jedoch alle mit PANS-assoziierten Krankheitszeichen auf einmal.[18]
Leuchtturm-Symptom und Verlauf
Der diagnostische "Leuchtturm” (wegweisender Befund) ist ein erster Schub vor der Hochpubertät (in der Regel vor dem zwölften Lebensjahr), der foudroyant (blitzartig) einsetzt. Typisch ist die Entwicklung der Leitsymptome bei einem bislang unauffälligen Kind oder Jugendlichen binnen Sekunden bis Stunden, in der Regel während oder direkt nach einer Infektion oder Autoimmunerkrankung. Das Wiederauftreten im Erwachsenenalter verläuft teils ebenfalls hochakut, gefolgt von einem chronischen Verlauf.
"Patienten mit PANS präsentieren sich mit verschiedenartig kombinierten klinischen Verläufen. Sie können sich mit einer Erstepisode vorstellen oder mit einem akuten Schub und sodann einen wechselhaften Verlauf mit intermittierenden symptomarmen Phasen aufweisen, ebenso wie einen chronisch-stabilen oder einen chronisch-fortschreitenden."[19]
Aus der epidemiologischen Studie von Murphy et al. ergibt sich die Faustregel: Je älter der Patient, desto schwerwiegender die dauerhafte Beeinträchtigung. Erwachsene Patienten mit PANS-Syndrom weisen nach Schüben ausgeprägtere bleibende Schäden auf, als dies bei jugendlichen Patienten zu beobachten ist.
Leitsymptome
- Denkstörungen
- Kognitive Beeinträchtigungen
- Nichtpsychologisch begründete Verhaltensauffälligkeiten aus dem Zwangsspektrum
- Touretteartige Tics mit teils schwersten Verläufen (bei erwachsenen Patienten auch anfallsweise)
- Hyperkinesien im Sinne von Bewegungsunruhe, überaktiver Motorik und/oder Koordinationsschwierigkeiten, auch anfallsweise
- Gestörtes Verhältnis zur Nahrungs- und Flüssigkeitsaufnahme
- Nicht psychisch begründete Angst und Panik
Weitere PANS-typische Symptome
- Albträume
- Emotionale Labilität
- Reizbarkeit, Aggression und/oder der Situation unangemessenes Verhalten
- Sensorische Überempfindlichkeit (z. B. gegen Licht, Geräusche, Berührungen, Menschenmengen, etc.)
- Verschlechterung oder Zerfall der Handschrift[20]
- Rückentwicklung in der Verhaltensentwicklung/Reife (bei Kindern und Jugendlichen)
- Verschlechterung der Schul-, Studien- bzw. Arbeitsleistungen
- Verlust mathematischer Fähigkeiten
- Störungen der Konzentrationsfähigkeit (teils markant)
- Vergesslichkeit
- Kryptische dermatologische Symptome (allergieähnlich, sowohl vom Sofort- wie auch vom Spättyp, passagere Hautveränderungen diverser Art)
- Petechien (Einblutungen in den Gaumen)[21]
- Kryptische ophtalmologische Symptome (allergieähnliche Erscheinungen, Veränderungen des Glaskörpers, et al.)
- Muskel- und/ oder Gelenkschmerzen
- Herzrhythmusstörungen
- Neigung zu Kopfschmerzen
- Ein gestörtes Verhältnis zur Nahrungsaufnahme
- Depression
- Wutanfälle
- Passagere katatone Zustände
- Halluzinationen (selten)
- Sensorische und/oder motorische Auffälligkeiten verschiedener Art
- Schlafstörungen (ggf. auch Umkehrung des Tag-/Nachtrhythmus) sowie Störungen des REM-Schlafes (Schenck-Syndrom)[22][23]
- Enuresis (Bettnässen) und/oder eine Änderung in der Häufigkeit/Dringlichkeit des Wasserlassens, u. ä.
- Weitere vielfältige neurologische und psychiatrische Auffälligkeiten[24]
- Trennungsängste
- Beeinträchtigung der kognitiven Leistungsfähigkeit (bei Jugendlichen meist mild und noch reversibel)
- Abbau grundlegender kognitiver Fähigkeiten (leichte “Verdummung”, jedoch nur im Langzeitverlauf, meist irreversibel)
- Rückgang oder Verlust des Geruchssinns (nur im Langzeitverlauf)
- Amnesien (d. h. Gedächtnisprobleme, auch partiell)
- Abnorme Leberenzymwerte
- Kryptische Leberfunktionsstörungen
- Kryptische Organfehlfunktionen (manchmal passager)
- Kryptische Veränderungen im Eisenstoffwechsel, Differentialblutbild sowie im Bereich selten im Standardlabor gemessener direkter und indirekter Entzündungsparameter
- Veränderungen im Serotonin-Kynureninmetabolismus mit intrinsischer Bildung neurotoxischer Substanzen[25][26][27]
- Paradoxe und unvorhersehbare Reaktionen auf manche Medikamente (auch topisch anzuwendende), die Züge eines Zytokinsturm-ähnlichen oder allergieverwandten Bildes zeigen
- Passagere mikrovaskuläre Schädigungen (sowohl einmalige, wie auch sich wiederholende Episoden)[28]
- Hyperadrenerge Zustände
- etc.[29]
Behinderung durch PANS
PANS kann zu kognitiven (“geistigen”) und körperlichen Behinderungen, teils bis hin zur hochgradigen Schwerbehinderung führen. Aktivitäten des täglichen Lebens, mathematische Fähigkeiten, die Fähigkeit längere Texte lesbar mit der Hand zu schreiben, Gruppensport, die Teilnahme an inner- und außerfamilärem sozialen Leben, komplexes Denken, die Aufmerksamkeitsspanne, das Gedächtnis, seriell-koordiniertes Denken und Handeln, das Verarbeiten von äußeren und emotionalen Eindrücken und andere grundlegende Fähigkeiten können durch das PANS Syndrom hochgradig beeinträchtigt sein. Dies kann bis hin zur (zeitweisen) Hilfsbedürftigkeit führen, etwa durch familiäre Helfer, Sozialarbeiter oder Pflegekräfte.[30]
Behandlung
Im Jahr 2017 veröffentlichte die rund 50 Wissenschaftler starke "PANS Consortium Forschungsgruppe" um die “PANS-Clinic” des Universitätshospitals der Stanford University, das National Institute of Mental Health (NIMH) der Vereinigten Staaten, die University of Buffalo und die University of South Florida erstmals umfassende Behandlungsempfehlungen.[31]
Behandlung von PANS
Die Behandlung erfolgt (Stand März 2018) nach den 2017er PPN PANS Leitlinien sowie den inhaltlich identischen Guidelines der PANS-Forschergruppe):
Die Forschung zielt vor allem auf das Management der ersten Episode ab, um chronische Verläufe zu verhindern. So wird bei frisch Erkrankten an PANS-Kompetenzzentren in den Vereinigten Staaten versucht, das Syndrom so früh wie möglich durch eine aggressive Therapie der auslösenden Infektion zu stoppen, da chronische Fälle - vor allem im Erwachsenenalter - als derzeit weiterhin nicht ursächlich behandelbar gelten.
Das "National Institute of Mental Health" und die "PANS Consortium" Forschungsgruppe nennt als Behandlungsoptionen zudem immunbasierte[32][33][34][35] Therapien, Behandlungen mit spezifischen Entzündungshemmern (nichtsteroidale Substanzen wie cerebral wirksame H1-Blocker)[36] und antibiotische Kuren.[37]
Chronifizierte Fälle, vor allem bei postpubertären und erwachsenen Patienten können derzeit (Stand März 2018) nur symptomatisch, vor allem mit psychotropen, entzündungshemmenden (nichtsteroidale COX-Hemmer sowie hirngängige Histamin-H1-Blocker mit hoher anticholinerger Potenz) und neuroprotektiven (z.B. Antidementiva) Medikamenten behandelt werden, meist off-label. Psychopharmaka (z.B. SSRI) werden, anders als bei psychisch Erkrankten, von PANS-Patienten schlecht vertragen und zeigen auch nur eine vernachlässigbare Wirksamkeit (Calaprice, 2018).[38][39][40][41][42]
Über- und Unterdiagnostik
Weil der Leidensdruck bei schweren Verläufen des PANS-Syndroms erheblich und die Symptome äußerst vielgestaltig sein können, ist eine zentral koordinierte Behandlung stets angezeigt. Auch der Umstand, dass einige der Symptome vor allem bei Kindern und Jugendlichen passager (zeitweise) oder fluktierend auftreten können, bereitet den behandelnden Ärzten Probleme, da die Frage einer Über- oder Unterdiagnostik zum Problem werden kann.[43]
Sonstige Risiken bei PANS
- Vor allem bei Patienten, bei denen neuropsychiatrische Symptome im Vordergrund stehen, besteht das Risiko einer Fehldiagnose als psychische Störung. Dies kann weitreichende Konsequenzen haben, da in diesen Fällen Symptome anderer Fachgebiete falsch kategorisiert werden oder nicht als Teil der systemischen Erkrankung PANS medizinisch behandelt werden. Psychotherapie ist bei PANS keine kurative (heilende) Behandlungsmethode. Allenfalls kann sie in einem sehr begrenzten Rahmen supportiv (unterstützend) bei der Krankheitsbewältigung einen Beitrag leisten.[44]
- Da PANS noch in Erforschung ist, besteht eine hohe Plausibilität dafür, dass PANS als systemisches Krankheitsgeschehen auch Symptome auslöst, die mit den bisherigen Forschungsarbeiten noch nicht erfasst wurden. Ein Paradebeispiel hierfür ist das Auftreten von Petechien bei PANS-Patienten, dessen man sich erst 2017 bewusst wurde.[45] Eine regelmäßige internistische Kontrolle von gesicherten PANS Fällen wird daher von führenden Forschern als sinnvoll erachtet.
- Wie bei allen seltenen chronischen Erkrankungen ohne Heilungsaussicht, sind Patienten der Gefahr ausgesetzt, in ihrer Not nichtwissenschaftliche ("alternative") Heilverfahren auszuprobieren oder sich auf psychologische Erklärungen zu kaprizieren, obwohl PANS vieles ist, nur keine Erkrankung psychischer Ursache. Gerade bei einer Erkankung wie dem PANS-Syndrom, in dessen Kontext das Immunsystem, diverse Stoffwechsel- und Transportwege (bis hinunter auf die Zellebene) sowie Abläufe bzw. Koordination von Organfunktionen anders arbeiten als bei einem gesunden Individuum, können auch vermeintlich "harmlose" Naturheilmittel paradoxe (gegenteilige), teils sogar gefährliche ungewollte Wirkungen auslösen. Insbesondere solche Mittel, die das Immunsystem und Mechanismen des Zellstoffwechsels betreffen, sind mit Vorsicht handzuhaben.[46]
Laufende PANS Forschung
Eine Forschergruppe der Standford University, University of Buffalo und der University of South Florida erforscht das PANS-Syndrom intensiv zusammen mit dem staatlichen NIMH Institut (Vereinigte Staaten). An der Universitätsklinik der Stanford University in Kalifornien gibt es die weltweit erste Ambulanz für PANS-Patienten, welche auch Ärzte weltweit kollegial berät.[47] Es ist Stand der Forschung, dass im Fall von PANS immunologische Prozesse auf Strukturen des Gehirns (insbesondere im Bereich der Basalganglien) direkt und indirekt einwirken.[48] Als verwandter Mechanismus wird in der Forschung die "Chorea minor" angeführt, mit dem Unterschied, dass bei PANS die psychiatrischen Symptome eher dominieren.[49][50] Hinzu gesellen sich zahlreiche weitere neurologische Symptome, die unbehandelt chronifizieren, lebenslang persistieren und im Erwachsenenalter eskalieren können.[51]
Forscher-Team
In 2017 wurde durch eine epidemiologische Studie, die zwischen 2012 und 2017 an knapp tausend Patienten durchgeführt wurde, eine neue Klarheit in den klinischen Alltag eingeführt. Leitend in der Erforschung sind die Stanford University, das Pandas Network (Menlo Park, California), die University at Buffalo (Buffalo, New York) und die Departments of Pediatrics and Psychiatry der University of South Florida (St. Petersburg, Florida). Die maßgeblichen Forscher sind:
- Kiki Chang, MD (Stanford University School of Medicine): Professor of Psychiatry & Behavioral Sciences
- Michael Cooperstock, MD, MPH (University of Missouri School of Medicine): 'Pediatrics Infectious Diseases
- Jim Crowley, PhD (University of North Carolina School of Medicine): Research Assistant Professor of Genetics
- Madeleine Cunningham, PhD (University of Oklahoma College of Medicine): Professor of Microbiology & Immunology
- Jennifer Frankovich, MD (Stanford University School of Medicine): Clinical Professor of Pediatric Rheumatology
- Mady Hornig, MD, MA (Columbia University, Mailman School of Public Health): Professor of Epidemiology
- Elizabeth Latimer, MD (Latimer Neurology Center): Pediatric & Agdolescent Neurology
- Tanya Murphy, MD (University of South Florida): Professor of Pediatrics & Psychiatry
- Mark Pasternack, MD (Massachusetts General Hospital): Associate Professor of Pediatrics Infectious Disease
- Susan Swedo, MD (National Institute of Mental Health): Chief Pediatrics & Developmental Science Branch
- Margo Thienemann, MD (Stanford University School of Medicine): Clinical Professor of Psychiatry & Behavioral Sciences
- Jolan Walter, MD (Massachusetts General Hospital): Assistant Professor of Pediatrics Allergy & Immunology
- Kyle Williams, MD (Massachusetts General Hospital): Instructor in Psychiatry
- Michael Jenike, MD (Harvard Universität)
Literatur
- Beth A. Maloney: Childhood Interrupted: The Complete Guide to PANDAS and PANS. CreateSpace Independent Publishing Platform, 2013, ISBN 978-1492974864
- Allan Tasman, Jerald Kay, Jeffrey A. Lieberman, et al.: Psychiatry. John Wiley & Sons, 2015, ISBN 978-1118753361
- Kenneth F. Swaiman, Stephen Ashwal, Donna M Ferriero, et al.: Swaiman's Pediatric Neurology: Principles and Practice. Elsevier Health Sciences, 21. Sep. 2017, ISBN 978-0323374811
- Patricia Rice Doran ed.: PANDAS and PANS in School Settings: A Handbook for Educators Jessica Kingsley Publishers, 2016, ISBN 978-1784501662
Weblinks
- PANS Physicians Network
- Wegweiser zu auf PANS spezialisierten Universitätskliniken in den USA (Englisch)
- Webseite der PANS-Clinic der Universitätsmedizin der Stanford University (Englisch)
- FAQ (englisch) der Universitätsmedizin der Stanford University
- Konsens-Statement der internationalen PANS Konferenz 2013. (Englisch) @ Wayback Machine
- Definition beim National Institute of Mental Health
- PANS/PANDAS Informationsseite der Internationalen OCD Foundation (Wissenschaftliche Stiftung)
- NIMH Director’s Blog
- Studie zu PANS (2012) mit Erklärungen und Definitionen (PDF; 1,0 MB) @ Wayback Machine
- Harvard Health Publications zu PANS/PANDAS
- Medien
- Fachvortrag von Professor Gail Bernstein, MD - University of Minnesota - "PANS Clinical Research Update" (YouTube, English, 2016)
- PANS Conference at Washington University - Q&A with leading researchers (YouTube, Englisch, 2015)
- Fachvortrag von Miro Kovacevic, MD - PANS/PANDAS Advisory Council Summit 2017 (YouTube, English, 2017)
- Vortrag von Tanya Murphy, MD - PANS Consortium (Forschungsgruppe)
- Online-Zeitungsartikel zu PANS vom April 2018 @ Wayback Machine
- Eine Einführung in das PANS Syndrom (2018) bei YouTube
Quellen
- ↑ PANS Guidelines Punkt 4. (Stand März 2018)
- ↑ Tanya K. Murphy u. a. (2017): A Survey of Pediatric Acute-Onset Neuropsychiatric Syndrome Characteristics and Course. Journal of Child and Adolescent Psychopharmacology. Jan 17, doi:10.1089/cap.2016.0105
- ↑ FAQ (englisch) - Webseite der Universitätsmedizin der Stanford Universty
- ↑ Fornaro, Michele et al.: "Obsessive-compulsive disorder and related disorders: a comprehensive survey'". In: "Annals of General Psychiatry", 2009
- ↑ Andrew Mitelman: "Treatment & Further Research into PANDAS/PANS". In: "What is PANDAS". Massachusetts General Hospital OCD and Rilated Disorders Program, 2012.
- ↑ Janice Wood, John M. Grohol: "New Syndrome Expands on Possible Causs of Sudden Onset OCD in Kids". 2012.
- ↑ S. Jeff: "Can an infection suddenly cause OCD?" Harvard Health Publication, Feb. 2012
- ↑ Moretto, Germana, Pasquini Massimo, et al.: "What every psychiatrist should know about PANDAS: a review". Department of Psychiatric Sciences and Psychological Medicine, „Sapienza“ University of Rome. In: "Clinical Practice and Epidemiology in Mental Health", 2008.
- ↑ I. Cabo López, P.J. García Ruiz Espiga, A. Herranz Bárcenas, I. Bustamante de Garnica: "PANDAS: adult variant". In: "Neurologia", 2010 Jan-Feb, 25(1), S. 63–65.
- ↑ National Institute of Mental Health: Information about PANDAS [1]
- ↑ Tanya K. Murphy u. a. (2017): A Survey of Pediatric Acute-Onset Neuropsychiatric Syndrome Characteristics and Course. Journal of Child and Adolescent Psychopharmacology. Jan 17, doi:10.1089/cap.2016.0105
- ↑ Jeff Szymanski: Can an infection suddenly cause OCD? Harvard University (Harvard Medical School) Abgerufen am 7. Juni 2014
- ↑ B Maini, M Bathla, GS Dhanjal et al.: Pediatric autoimmune neuropsychiatric disorders after streptococcus infection. In: Indian J Psychiatry, 2012 Oct, 54(4), S. 375–377
- ↑ Swedo, Leonard, Rapoport: The Pediatric Autoimmune Neuropsychiatric Disorders Associated With Streptococcal Infection (PANDAS) Subgroup: Separating Fact From Fiction. In: Pediatrics, Vol. 113, April 2004
- ↑ Murphy TK, Patel PD, McGuire JF, et al.: Characterization of the pediatric acute-onset neuropsychiatric syndrome phenotype. J Child Adolesc Psychopharmacol. 2015 Feb;25(1):14-25
- ↑ Tanya K. Murphy unter dem Titel "A Survey of Pediatric Acute-Onset Neuropsychiatric Syndrome Characteristics and Course. Journal of Child and Adolescent Psychopharmacology" (January 2017, doi:10.1089/cap.2016.0105)
- ↑ Andrew Mitelman: Treatment & Further Research into PANDAS/PANS. In: What is PANDAS". Massachusetts General Hospital OCD and Rilated Disorders Program, 2012.
- ↑ Chang K, Frankovich J, Cooperstock M, Cunningham M, Latimer ME, Murphy TK, Pasternack M, Thienemann M, Williams K, Walter J, Swedo SE: Clinical Evaluation of Youth with Pediatric Acute Onset Neuropsychiatric Syndrome (PANS). Recommendations from the 2013 PANS Consensus Conference. J Child Adolesc Psychopharmacol 1–11, 2015. (Quelle gilt, sofern keine andere angegeben ist, für das gesamte Kapitel)
- ↑ Jennifer Frankovich; Susan Swedo; Tanya Murphy et al.: Clinical Management of Pediatric Acute-onset Neuropsychiatric Syndrome (PANS): Part II – Use of Immunomodulatory Therapies. PANS/PANDAS Consortium, PANS Clinic, Stanford University. In: J Child Adolesc Psychopharmacol, 2017, (sinngemäß exakt ins Deutsche übersetzt)
- ↑ Michael Jenike: "Sudden and Severe Onset OCD (PANS/PANDAS) - Practical Advice for Practitioners and Parents"
- ↑ Mahony, T; Sidel, D; Gans, H; Frankovich, J.; et al.: Palatal Petechiae in the Absence of Group A Streptococcus in Pediatric Patients with Acute-Onset Neuropsychiatric Deterioration: A Cohort Study. J Child Adolesc Psychopharmacol. 2017 Apr 7th
- ↑ Finn E. Somnier: "Autoimmune encephalitis - History & current knowledge". Department of Clinical Biochemistry, Immunology and Genetics, Staten’s Serum Institute, Copenhagen, Denmark. 24 June 2013. S. 31ff. [2] (PDF; 3,1 MB) Quelle, abgerufen am 19. August 2013.
- ↑ PANS Diagnostic Guidelines: Somatic Signs and Symptoms including sleep disturbances, enuresis, or urinary frequency. PANDAS Physicians Network. [3]
- ↑ Adam B. Lewin, Eric A. Storch, P. Jane Mutch, Tanya K. Murphy: Neurocognitive Functioning in Youth With Pediatric Autoimmune Neuropsychiatric Disorders Associated With Streptococcus. The Journal of Neuropsychiatry and Clinical Neurosciences 2011;23:391-398
- ↑ P. J. Hoekstra, G. M. Anderson, P. W. Troost: Plasma kynurenine and related measures in tic disorder patients. In: Eur Child Adolesc Psychiatry. 16 Suppl 1, 2007
- ↑ Brian Campbell, Erik Charych, Anna Lee, Thomas Möller: Kynurenines in CNS disease: regulation byinflammatory cytokines. In: Frontiers in Neuroscience. Neuroendocrine Science. Vol. 8, 2014
- ↑ Gregory Oxenkrug: Metabolic syndrome, age-associated neuroendocrine disorders, and dysregulation of tryptophan - kynurenine metabolism. In: Ann. N.Y. Ac. Sc., New York, 2010
- ↑ Mahony, Sidel, Gans et al.: Palatal Petechiae in the Absence of Group A Streptococcus in Pediatric Patients with Acute-Onset Neuropsychiatric Deterioration: A Cohort Study. JChild Adolesc Psychopharmacol. 2017 Sep;27(7):660-666. doi: 10.1089/cap.2016.0153. Epub 2017
- ↑ Da PANS weiter in aktiver Erforschung ist, muss die oben stehende Auflistung von Symptomen als noch nicht abgeschlossen betrachtet werden.
- ↑ Tona JT.; Bhattacharjya S.; Calaprice D.: Impact of PANS and PANDAS Exacerbations on Occupational Performance: A Mixed-Methods Study. Am J Occup Ther. 2017 May/Jun;71(3):7103220020P1-7103220020P9. doi: 10.5014/ajot.2017.022285
- ↑ Swedo, S.; Frankovich, J.; Murphy, T.:Overview of Treatment of Pediatric Acute-Onset Neuropsychiatric Syndrome. J Child Adolesc Psychopharmacol. 2017 Sep;27(7):562-565. doi: 10.1089/cap.2017.0042. Epub 2017 Jul 19
- ↑ intramural.nimh.nih.gov
- ↑ intramural.nimh.nih.gov (PDF; 94 kB)
- ↑ Susan J Perlmutter, Susan F Leitman, Marjorie A Garvey: "Therapeutic plasma exchange and intravenous immunoglobulin for obsessive-compulsive disorder and tic disorders in childhood". (PDF; 103 kB)
- ↑ news-medical.net
- ↑ Calaprice D., Tona J., Murphy T.K.: Treatment of Pediatric Acute-Onset Neuropsychiatric Disorder in a Large Survey Population. J Child Adolesc Psychopharmacol. 2018 Mar;28(2):92-103. doi: 10.1089/cap.2017.0101
- ↑ intramural.nimh.nih.gov (PDF; 137 kB)
- ↑ Thienemann M, Murphy T, Leckman J, Shaw R, Williams K, Kapphahn C, Frankovich J, Geller D, Bernstein G, Chang K, Elia J, Swedo S: Clinical Management of Pediatric Acute-onset Neuropsychiatric Syndrome: Part I–Psychiatric and Behavioral Interventions. J Child Adolesc Psychopharmacol, geplant 2017, ggw. in Peer Rv.
- ↑ Brown K., Frankovich J., Thienemann, M. et al.: Pediatric Acute-Onset Neuropsychiatric Syndrome Response to Oral Corticosteroid Bursts: An Observational Study of Patients in an Academic Community-Based PANS Clinic. J Child Adolesc Psychopharmacol. 2017 Sep;27(7):629-639. doi: 10.1089/cap.2016.0139
- ↑ Frankovich J, Swedo SE, Hernandez J, Dale R, Agalliu D, Williams K, Daines M, Hornig M, Chugani H, Sanger T, Muscal E, Pasternack M, Cooperstock M, Gans H, Zhang Y, Cunningham M, Bromberg R, Willet T, Bernstein G, Brown K, Farhadian B, Chang K, Geller D, Sherr J, Shaw R, Murphy T, Thienemann M: Clinical Management of Pediatric Acute-onset Neuropsychiatric Syndrome Part II - Use of Immunomodulatory Therapies. J Child Adolesc Psychopharmacol, 2017
- ↑ Cooperstock M, Murphy TK, Pasternack M, Swedo SE: Clinical Management of Pediatric Acute-onset Neuropsychiatric Syndrome (PANS): Part III- Treatment and Prevention of Infections. J Child Adolesc Psychopharmacol, 2017
- ↑ Sofia Sigra, Eva Hesselmark, Susanne Bejerot: Treatment of PANDAS and PANS: a systematic review. Neuroscience & Biobehavioral Reviews Volume 86, March 2018
- ↑ Stanford Medicine: "PANS Care. (...) a comprehensive program with the goal to orchestrate groundbreaking research while providing tailored care for patients and their families." Webseite der PANS Clinic der Stanford Medicine, USA. Abgerufen am 25. Mai 2017"
- ↑ Thienemann M, Murphy T, Leckman J, Shaw R, Williams K, Kapphahn C, Frankovich J, Geller D, Bernstein G, Chang K, Elia J, Swedo S.: Clinical Management of Pediatric Acute-Onset Neuropsychiatric Syndrome: Part I-Psychiatric and Behavioral Interventions. J Child Adolesc Psychopharmacology 2017, Sep 27(7):566-573. doi: 10.1089/cap.2016.0145. Epub 2017 Jul 19
- ↑ Mahony, Sidel, Gans et al.: Palatal Petechiae in the Absence of Group A Streptococcus in Pediatric Patients with Acute-Onset Neuropsychiatric Deterioration: A Cohort Study. JChild Adolesc Psychopharmacol. 2017 Sep;27(7):660-666. doi: 10.1089/cap.2016.0153. Epub 2017
- ↑ Severin Heiland: "Das PANS Syndrom - Nur Früherkennung kann heilen helfen! In Deutschland von Medizinern noch kaum beachtet, betrifft das PANS-Syndrom auch hierzulande viele Menschen. Die meisten von ihnen ahnen davon nichts." In: BN-Online, Ressort "Gesundheit". Veröffentlicht am: 28. Februar 2017
- ↑ Frankovich J, Thienemann M, Rana S, Chang K.: Five youth with pediatric acute-onset neuropsychiatric syndrome of differing etiologies. J Child Adolesc Psychopharmacol. 2015 Feb;25(1):31-7
- ↑ B Maini, M Bathla, GS Dhanjal et al.: Pediatric autoimmune neuropsychiatric disorders after streptococcus infection. In: "Indian J Psychiatry", 2012 Oct, 54(4), S. 375–377
- ↑ Dan J. Stein: "Obsessive-compulsive disorder". In: The Lancet, Vol 360, 3. August 2002
- ↑ Swedo, Leonard, Rapoport: "The Pediatric Autoimmune Neuropsychiatric Disorders Associated With Streptococcal Infection (PANDAS) Subgroup: Separating Fact From Fiction". In: Pediatrics, Vol. 113, April 2004
- ↑ Tanya K. Murphy unter dem Titel "A Survey of Pediatric Acute-Onset Neuropsychiatric Syndrome Characteristics and Course. Journal of Child and Adolescent Psychopharmacology" (January 2017, doi:10.1089/cap.2016.0105)
| Dieser Artikel behandelt ein Gesundheitsthema. Er dient nicht der Selbstdiagnose und ersetzt nicht eine Diagnose durch einen Arzt. |
